Использование эмбриональных стволовых и индуцированных плюрипотентных клеток (ИПК) в медицине осложнено одним очень крупным риском. В силу того, что эти культуры клеток способны трансформироваться в абсолютно любой тип ткани, они могут также ускорить и рост опухолей, что приведёт к краткосрочному развитию рака. К тому же, несмотря на то, что пересаженные ткани имеют тот же генетический профиль, что и организм пациента, не исключён иммунный ответ в виде местного воспаления.
Теперь же учёные заявляют о том, что им удалось отчасти преодолеть эту проблему. После ряда экспериментов на обезьянах, которые генетически ближе к людям, чем лабораторные мыши, биологи полноценно оценили риск развития побочных эффектов терапии стволовыми клетками.
"Новое исследование имеет огромное значение для медицины, поскольку использование ИПК и стволовых клеток с каждым днём набирает обороты. Новые выращенные вне организма ткани не должны быть отторгнуты иммунной системой организма и не должны становиться катализатором для развития рака", - говорит Эшли Бойд (Ashleigh Boyd), специалист по стволовым клеткам из Университетского колледжа Лондона, которая не принимала участия в новой работе.
Плюрипотентные стволовые клетки имеют огромный потенциал в регенеративной медицине. Из них можно выращивать отдельные ткани (а в будущем и целые органы) и пересаживать их на место изношенных структур организма. При этом изначальный материал берётся у самого пациента и обладает тем же генетическим профилем, а значит в теории не будет отторгнут иммунной системой после трансплантации.
Тем не менее, после массовых клинических испытаний и экспериментов на мышах выяснилось, что иммунный ответ хоть и маловероятен, но не исключён. К тому же риск возникновения медленно растущих раковых опухолей достаточно велик, чтобы поставить под сомнение такую терапию.
Ведущий автор нового исследования Синтия Данбар (Cynthia Dunbar) из Национального института здравоохранения ставила эксперименты на макаках-резусах, чтобы оценить и устранить обе проблемы. Ранее формирование опухолей изучалось только на примере организмов мышей.
"Мы действительно хотели создать модель, которая была бы генетически ближе к человеку. Маловероятно, что здоровая обезьяна со здоровой иммунной системой, в организм которой были пересажены ИПК, заполучит раковую опухоль, а если и получит, то она будет развиваться очень медленно", - рассказывает исследовательница.
Данбар и её команда создали ИПК из клеток кожи и белых кровяных телец двух макак-резусов, после чего культуры были пересажены обратно обезьянам. Потребовалось в 20 раз больше плюрипотентных клеток для образования опухолей у обезьян по сравнению с мышами.
"Эта информация будет полезна для оценки рисков безопасности потенциальных методов лечения", - говорит Данбар.
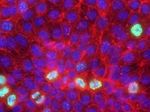
Костная ткань, сформированная из ИПК у макаки-резуса (фото Cynthia Dunbar, Cell Reports).
Плюрипотентные клетки также вызвали умеренный иммунный ответ в виде привлечения белых кровяных телец к месту воспаления. Однако те клетки, которые были изначально дифференцированы в ткани, а затем уже пересажены, такой реакции у организма не вызвали.
Это было первое исследование, в рамках которого учёные пересадили недифференцированные плюрипотентные клетки приматам, но не первый эксперимент по изучению стволовых клеток на макак-резусах. Другая исследовательская группа из университета Киото в Японии ранее обнаружила, что ИПК обезьян, которые дифференцировались в дофаминергические нейроны (тип клеток мозга, который отмирает при болезни Паркинсона) и были пересажены в мозг, выжили в течение нескольких месяцев без образования опухолей.
Их коллеги из института RIKEN получили аналогичные результаты при пересадке плюрипотентных клеток, которые ещё до трансплантации были запрограммированы на формирование эпителиальных пигментных клеток сетчатки. Ни в одном из экспериментов пересадка собственных донорских клеток не привела к образованию опухолей.
Чтобы изучить подробнее иммунную реакцию, Данбар изначально дифференцировала ИПК в клетки-предшественники костной ткани и поместила их на микроскопические каркасы под кожу, где иммунный ответ был бы наиболее сильным.
Трансплантаты, однако, не вызвали воспаления, вероятно, потому что дифференцированные клетки не создают эмбриональные белки, которые отсутствуют в зрелых тканях. Новая кость сформировалась в течение восьми недель. Год спустя опухолей не появилось, а кость была по по-прежнему цела.
Таким образом, можно сделать вывод, что изначальное программирование ИПК на дифференцирование в определённый тип ткани хоть и сложнее, но влечёт за собой меньше рисков развития злокачественных опухолей и тяжёлого по последствиям иммунного ответа.
В дальнейшем учёным и медикам понадобится провести больше экспериментов с различными типами клеток. Данбар планирует заранее перепрограммировать донорские клетки в клетки-предшественники печени и сердца, что станет намного более сложной задачей. Статья о её нынешнем исследовании вышла в журнале Cell Reports.